
目次
アトピー性皮膚炎診療ガイドラインとは?
『アトピー性皮膚炎診療ガイドライン』(日本皮膚科学会)が最初に公表されたのは2000年のことでした。当時の名称は『アトピー性皮膚炎治療ガイドライン』で、専門医向けに作成されたものでした。また、その前年には厚生科学研究班から一般医向けに同名のガイドラインが発表されています。
1970年代までアトピー性皮膚炎は“大きくなれば自然に治る子どもの病気”でした。ところが、90年代頃から治療をめぐる誤解がメディアを中心に広まって、ステロイド外用薬を怖がる患者さんが増えて治療現場は大混乱に陥り、いつしかアトピー性皮膚炎は“治りにくい病気”になっていきました。こうした状況を沈静化するために日本皮膚科学会は、広く社会に向けて「標準治療」を示す必要に迫られてガイドラインを発表。以降、混乱は徐々に収まっていき、さらに治療法の進歩とあいまってガイドラインの改訂が重ねられてきた経緯があります。
そして2021年、3年ぶりに改訂された『アトピー性皮膚炎診療ガイドライン2021』(日本皮膚科学会・日本アレルギー学会)が発表されました。その最大のトピックスは、近年登場した新規薬剤によって治療の選択肢が増え、よりきめ細かな治療法が提案されていることです。
今回は、薬物療法に焦点を絞って、改訂ガイドラインが示す新しい治療戦略のポイントについてお話ししましょう。
治療の基本は外用療法による炎症の抑制
アトピー性皮膚炎治療のファーストステップは、抗炎症外用薬で皮膚の炎症をコントロールすることと、保湿薬などによるスキンケアで皮膚のバリア機能を強化することです。つまり、「外用療法」が治療の基本になります。
現在のところ、炎症を十分に抑えることができ、有効性と安全性が多くの研究で確かめられている外用薬は、ステロイド外用薬、タクロリムス軟膏、そして新しく登場したデルゴシチニブ軟膏(外用JAK阻害薬)です。
①ステロイド外用薬
第一選択で使われることが多く、小児にも成人にも使用されます。ステロイド外用薬は強さによってランク分けされており、日本では一般にストロンゲスト、ベリーストロング、ストロング、ミディアム、ウィークに分類されます。このランクを指標に、個々の皮疹の重症度に見合った強さの薬剤を選択し、必要な量を必要な期間、適切に使うことが大切です。ステロイド外用薬のランクが必要十分ではないために良くならないケースも多々あります。改訂されたガイドラインでは「しっかりした強さのものを使う」というメッセージがこめられています【図1】。
ただし、むやみにランクを上げれば良いわけではありません。強さは十分でも患者さんがきちんと塗っていない場合も多いので、ランクアップの前に外用状況を細かく確認する必要があります。ポイントは「必要十分な量を塗ること」です。皮膚がしっとりとする程度の外用が必要です。
ひとつの目安は、大人の人差し指の先端から第1関節まで薬を乗せた量で、約0.5gに相当します(口径5mm程度のチューブから絞り出した場合)。これを1フィンガー・チップ・ユニット(1FTU)といいます。この量を大人の手のひら2枚分の広さ(成人の体表面積の約2%)に塗るのが適量です。
外用回数は基本的に1日1回で十分な効果があると考えられますが、炎症が急激に悪くなった場合は1日2回(朝、夕:入浴後)の外用にします。炎症が落ち着いてきたら1日1回に回数を減らします。
ステロイド外用薬は顔や頸部など薬剤吸収率の高い部位では、皮膚萎縮や毛細血管の拡張など局所副作用のリスクがあるので、長期間連用しないようにすることが重要です。「十分な強さのものをなるべく短期間」というのが基本です。
顔には原則としてミディアムクラス以下を使用します。重症の皮膚炎の場合は重症度に応じたランクを用いて速やかに寛解にもちこんで、その後は漸減あるいは間欠投与に移行し、さらにタクロリムス軟膏やデルゴシチニブ軟膏の外用に移れるように努力します。

出典:アレルギー70(10).1257-1342.2021
②タクロリムス軟膏
タクロリムス軟膏は、細胞内で情報伝達を行うカルシニューリンという酵素の反応を弱めて、皮膚の過剰な免疫反応を抑える薬です。ステロイド外用薬とは全く違うメカニズムで皮膚の炎症をしずめます。ステロイド外用薬では治療が難しいケースでも高い有効性が期待できます。その効果は薬剤の吸収度に依存しています。皮膚が薄く経皮吸収されやすい部位ほど効果が期待できるため、とくに顔面や首の皮疹に適していると考えられています。
タクロリムス軟膏には、16歳以上に使える0.1%軟膏と2〜15歳の小児用の0.03%軟膏があります。日本では成人での0.1%軟膏の1回使用量の上限は5gです。小児では体格に応じて設定します。体重をもとに、0.03%軟膏の使用量は2〜5歳(20kg未満)で1回1gまで、6〜12歳(20〜50kg)では2〜4g、13歳以上(50kg以上)は5gとされています。なお、体幹・四肢を対象とした成人用0.1%軟膏の有効性はストロングクラスのステロイド外用薬とほぼ同じくらいだと考えられます。
また、タクロリムス軟膏はステロイド外用薬より大きな構造をしている(分子量が大きい)ので、バリア機能が壊れた悪い状態の皮膚からは吸収されますが、健康な皮膚からはほとんど吸収されません。この点がタクロリムス軟膏の大きな特徴です。効くべきところに効き、正常な皮膚には影響を与えないので、塗りすぎを心配しなくても大丈夫なのです。
ただ、塗った皮膚に一時的に灼熱感やほてり感などの刺激症状が現れることがあります。しかし、これらの症状が現れやすいのは使用開始時で、皮疹の改善に伴って消えていくことが多いので、あらかじめ患者さんにそのことを説明しておきましょう。
③デルゴシチニブ軟膏(外用JAK阻害薬)
“第3の抗炎症外用薬”として登場したデルゴシチニブ軟膏は、ヤヌスキナーゼ(JAK)阻害薬と呼ばれる新しい作用メカニズムの薬です。JAKという酵素は、アトピー性皮膚炎の病態に重要な関係のあるさまざまなサイトカインという物質の情報を伝えて炎症を進行させます。デルゴシチニブ軟膏を発症部位に塗ることで、サイトカインの情報伝達をブロックし、過剰な免疫反応による炎症を抑えることができます。
なお、JAKファミリーにはJAK1、JAK2、JAK3、tyrosine kinase2の4種類あり、デルゴシチニブ軟膏はこのすべてをブロックします。
中等症以上の成人のアトピー性皮膚炎患者さんを対象にした臨床試験で、デルゴシチニブ0.5%軟膏群では基剤(薬効のない成分)に比べて皮疹スコアが有意に改善しました。タクロリムス軟膏に近い効果が期待でき、皮膚への刺激感は少ないといわれています。外用した部分への副作用として、毛包炎や痤瘡、カポジ水痘様発疹症、単純疱疹、接触皮膚炎が報告されています。
推奨される投与量を超えて投与された場合、経皮吸収量が増加して免疫抑制作用など全身に影響を与える可能性もあります。そのため、デルゴシチニブ軟膏の使用は「1日2回、1回の塗布量は5gまで」という用法・用量を超えないようにしなければなりません。
なお、2021年3月に小児への適応拡大が承認され、0.25%軟膏も追加されました。
【外用療法のココがポイント!】
ここで紹介した3つの外用薬の使い分けのひとつとして、ステロイド外用薬で炎症症状を抑えて寛解に導き、タクロリムス軟膏やデルゴシチニブ軟膏で寛解を維持するという使い方が想定できるでしょう。
また、アトピー性皮膚炎の患者さんの皮膚は、炎症が治まって一見正常化したかに見えても、実際にはまだ炎症細胞が残っていて、さまざまな要因ですぐにまた炎症が引き起こされる状態にあることが少なくありません。いわば、炎症という大きな火は消えても、組織のなかでは火種がくすぶっている状態です。
抗炎症治療には「リアクティブ療法」と「プロアクティブ療法」という方法があります。リアクティブ療法は炎症が起こってから外用薬で治療する方法です。一方、プロアクティブ療法は炎症が起こって症状が再燃する前に予防的に外用療法を行う方法です。アトピー性皮膚炎は再発が多く、現在はプロアクティブ療法が推奨されています。具体的には、再燃を繰り返す皮疹に対して、急性期の治療で寛解に導いたあとに、保湿外用薬によるスキンケアに加えて抗炎症外用薬を間欠的に(週2回など)塗って、寛解状態をキープするのです。
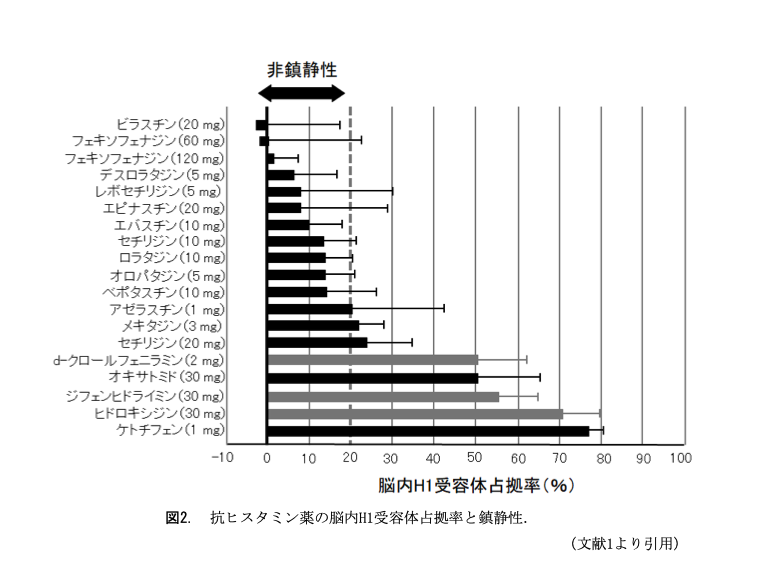
抗ヒスタミン薬は“非鎮静性”のものを選ぶ

アトピー性皮膚炎で最もつらい症状はかゆみです。アトピー性皮膚炎のかゆみを抑えるために広く臨床で使われているのが抗ヒスタミン薬です。その有用性については、抗炎症外用薬と保湿薬による外用療法に対する併用薬として、国内外32件の臨床試験で検証されています。ガイドラインでは、アトピー性皮膚炎における抗炎症外用治療の補助療法として、非鎮静性の第2世代抗ヒスタミン薬の使用が提案されています。
ここで重要なのは、眠気やインペアードパフォーマンス(眠気の自覚を伴わない集中力、判断力、作業能率などの低下)などを起こす中枢抑制作用が少ない「非鎮静性第2世代抗ヒスタミン薬」を選ぶことです。現在、抗ヒスタミン薬の鎮静性について、臨床では脳内H1受容体占拠率が指標のひとつになっています【図2】。鎮静性・非鎮静性ともに治療効果には差がみられないので、安全性の高い非鎮静性の第2世代抗ヒスタミン薬を選ぶことが勧められています。
出典:アレルギー70(10).1257-1342.2021
中等症以上では内服薬・注射薬を追加
抗炎症外用薬と保湿薬による外用療法で寛解にもっていけない場合、あるいは寛解導入できたもののその状態を維持できない場合、治療は次のステップである全身療法へ移ります。中等症以上の難治状態では、外用療法に追加して、シクロスポリン(内服)、バリシチニブ(内服)、デュピルマブ(皮下注)の併用のいずれかが選ばれます。
なお、2018年までのガイドラインでは全身療法の適応は重症・最重症・難治性状態に限定されていましたが、2021年のガイドラインでは〈中等症以上の難治状態〉と多くの人が対象になる身近な治療として位置づけられています。
①シクロスポリン(内服)
免疫抑制剤シクロスポリンは欧米の多くの国でアトピー性皮膚炎に対する有効性が示され、使用が承認されています。日本での適応は16歳以上で、既存の治療で十分な効果が得られない患者さんです。
投与は3mg/kg/日から開始し、症状によって5mg/kg/日を超えないように適宜増減し、8〜12週間で終了します。使用中には腎障害や高血圧、感染症などに注意し、定期的に薬剤血中濃度を測定しなければなりません。長期投与が必要な場合は2週間以上の休薬期間をはさむ間欠投与にします。
②バリシチニブ(内服)
もともと関節リウマチに使われていましたが、2020年12月にアトピー性皮膚炎へ適応拡大になった内服JAK阻害薬です。JAKファミリーのうちJAK1/JAK2に対する阻害作用をもっていて、免疫反応の過剰な活性化を抑えてアトピー性皮膚炎の炎症を改善します。
臨床試験では、プラセボと比べて皮疹やそう痒などの症状を有意に改善させ、睡眠を含む生活の質を向上させることが示されました。かゆみを素早く抑えるなど効果が高いことから、寛解導入に適した薬剤とされています。主な副作用は感染症(上気道炎、カポジ水痘様発疹症を含む単純ヘルペス、帯状疱疹、蜂窩織炎、肺炎など)です。
成人には4mgを1日1回経口投与しますが、中等度の腎機能障害があるなど患者さんの状態に応じて2mgに減量します。バリシニチブが適応になるのは既存の治療で効果不十分なケースです。具体的には、ストロングクラス以上のステロイド外用などを6か月以上行っても、アトピー性皮膚炎の重症度評価スケールであるEczema Area and Severity Index(EASI)スコアが16以上(中等症以上)などの条件が設定されています。適応になる患者さんの選択と投与継続の判断は適切に行わなければなりません。副作用への対応も必要になるので、厚生省による最適使用推進ガイドラインで使用できる施設などについて基準が決められています。
③デュピルマブ(皮下注)
2018年1月、既存の治療で効果不十分なアトピー性皮膚炎を対象に承認された注射薬です。15歳以上が適応で、医師の判断のもとでの患者さんの自己注射も認められています。
デュピルマブは抗体医薬(特定の細胞をピンポイントで狙い撃ちする抗体を利用した医薬品)で、アトピー性皮膚炎の病態や炎症にかかわる重要なサイトカインであるIL4とIL13の受容体をターゲットにしています。臨床試験では、プラセボと比べて、皮疹やそう痒などの症状を有意に改善させることが明らかにされました。主な副作用は結膜炎と投与部位反応です。効果が高く、その効果が長期間持続します。
重大な副作用も少なく安全性も高いので、寛解導入だけでなく寛解維持にも適していることがガイドラインに明記されています。とくに、十分に外用療法を行っても再燃してしまうケースにはデュピルマブが良い適応になります。
用量は、成人には初回に600mgを皮下投与し、その後は1回300mgを2週間間隔で皮下投与します。適応になる患者さんや使用できる施設は、基本的にバリシニチブと同じです。

治療ゴールの実現可能性が高まる
アトピー性皮膚炎治療の最終目標(ゴール)は〈症状がないか、あっても軽微で、日常生活に支障なく、薬物療法もあまり必要としない状態に到達し、それを維持すること〉です。ところが、これまで現実的にはこの治療ゴールを達成するのは容易ではありませんでした。アトピー性皮膚炎は再発の頻度が高く、長期におよんで発症しやすいからです。
近年、作用メカニズムの異なる新たな治療薬が加わったことで、治療の選択肢は広がり、長期寛解維持という治療ゴールの実現可能性が大きく高まりました。『アトピー性皮膚炎診療ガイドライン2021』には詳細な診断治療アルゴリズムが掲載されていますが【図3】、ここでは「治療の目標」を患者さんと医療スタッフが共有して治療に臨むことの大切さがより強調されています。
なお、今回の改訂には間に合いませんでしたが、新たに3つの薬剤(ウパダシチニブ、アブロシチニブ、ジファミラスト)がアトピー性皮膚炎に対して承認されました。次回の改訂(2024年を予定)ではこの3つの薬剤を含めた新しい治療戦略も示されることになるでしょう。治療のバリエーションがさらに増えることで、アトピー性皮膚炎の治療がもう一段進化することが期待されます。

出典:アレルギー70(10).1257-1342.2021







