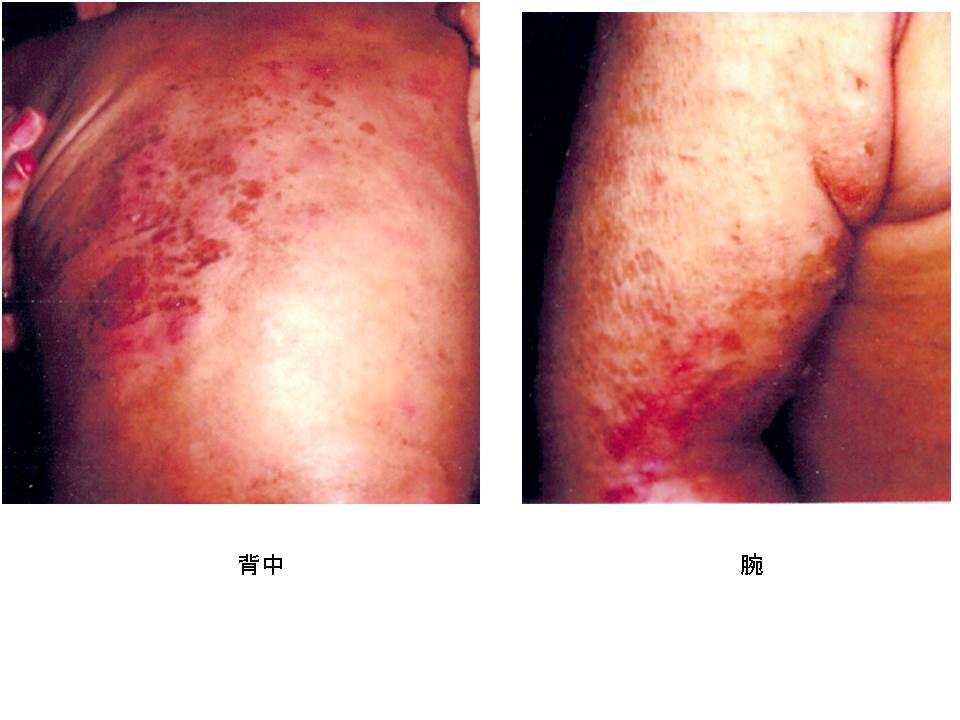
アトピー性皮膚炎の重症度、検査、診断について
アトピー性皮膚炎ってなに
アトピー性皮膚炎について、「アトピー性皮膚炎診療ガイドライン 2021」には以下のように記されています。
「増悪(悪化すること)と軽快(良くなること)を繰り返す瘙痒(かゆみ)のある湿疹を主病変とする疾患であり,患者の多くは「アトピー素因」を持つ」と。
「アトピー」とは、ギリシア語のatoposに由来し、「奇妙な」という意味を持ちます。世界的には、1930年代から「アトピー性皮膚炎」という用語ができたようです。
アトピー素因とアレルギー素因ともほぼ言い換えられます。つまり・・
①ご家族のどなたかがアレルギー疾患(気管支喘息,アレルギー性鼻炎,結膜炎,アトピー性皮膚炎など)でいらっしゃったり、本人がそうであること、
② IgE 抗体(アレルギーの抗体)を産生しやすいこと。
のような体質のことです。
アトピー性皮膚炎になる原因
皮膚側の原因として、皮膚のバリア機能(皮膚を守る機能)の低下による皮膚の乾燥状態が挙げられます。
また、アレルギーを起こす物質のアレルゲン(食物、ダニ、花粉など)、皮膚に常在する細菌、あるいはストレスなどによって、皮膚に炎症が起こります。
からだ全体の要因として、上記のアトピー素因が重要になります。
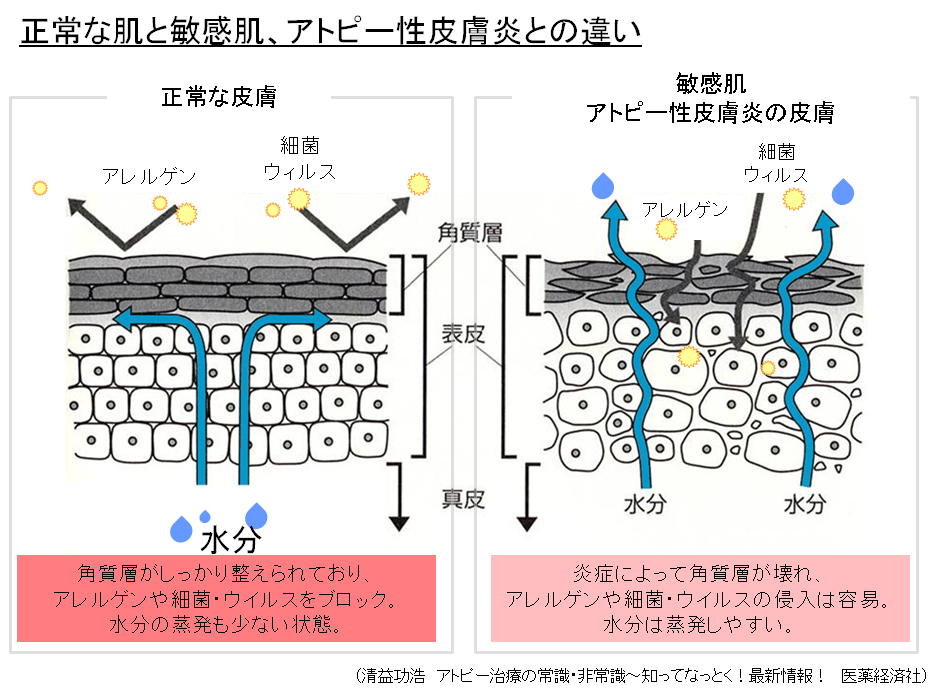

アトピー性皮膚炎の症状
最大の特徴は「かゆい!」ことです。
湿疹は、急に出現する急性病変と、皮膚炎が続く慢性病変に分けられます。
急性病変は、皮膚が赤くなる紅斑、じくじくして赤くなる湿潤性紅斑、小さく盛り上がった湿疹である丘疹、魚の鱗のような乾燥性の湿疹である鱗屑(りんせつ)があります。
慢性病変になると、皮膚全体が硬くなる傾向が強まり、苔癬(たいせん)化病変、痒みの強い盛り上がった湿疹の痒疹(ようしん)、鱗屑(りんせつ)、かさぶたである痂皮(かひ)が目立ってきます。
皮膚は乾燥傾向であることが多いです。
湿疹は痒みが強いので、とにかく掻いて皮膚を傷つけます。そのため、表皮(皮膚の表面)が破壊されてしまい、血液や滲出液が出て、痂皮となっていきます。こうしたプロセスを繰り返すことで、皮膚が厚くなってしまい、苔癬化病変、痒疹結節、そして難治化してゆきます。

アトピー性皮膚炎になりやすい部位
年齢によって湿疹の出る場所が異なります。
乳児期:頬,額,頭に湿疹が現れます。かゆみで掻き始めると、湿潤性となり痂皮が形成されます。さらに進むと顔全体や、体幹(胴体)、四肢にも拡大してきます。
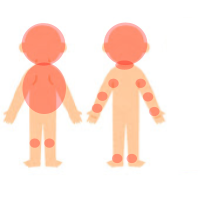

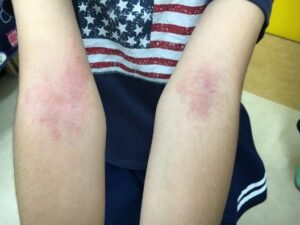
幼児期・学童期:頸部,腋窩,肘窩,膝窩,鼠径,手首,足首といった屈曲部に目立ってきます。苔癬化,痒疹結節が目立つこともあります。
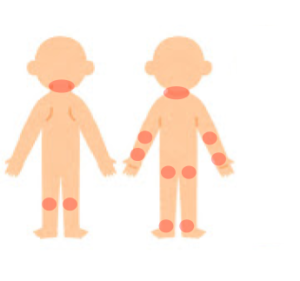
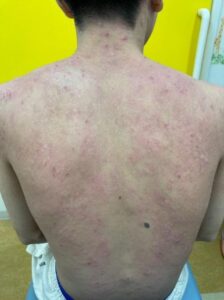
思春期・成人期(13 歳以上):顔面,頸部,胸部,背部など上半身に湿疹が強い傾向があります。

アトピー性皮膚炎の重症度について
アトピー性皮膚炎を診療してゆくためには「重症度」の評価が重要です。
その方法にはいくつかありますが、①EASI(イージ:Eczema Area and Severity Index)あるいは、②SCORAD(スコラッド:Severity Scoring of Atopic Dermatitis)を修得されることをお勧めします。詳細はガイドブック p81をご参照ください。
また湿疹の面積で評価する方法もあります。
軽症:面積にかかわらず,軽度の皮疹のみみられる
中等症:強い炎症を伴う皮疹が体表面積の 10% 未満にみられる
重 症:強い炎症を伴う皮疹が体表面積の 10% 以上,30%未満にみられる
最重症:強い炎症を伴う皮疹が体表面積の 30% 以上にみられる
アトピー性皮膚炎の検査・診断
アトピー性皮膚炎を診断するために、様々な検査が行われます。湿疹の状態でアトピー性皮膚炎が疑われるわけですが、検査としては、主に血液検査、皮膚検査が中心になります。
アトピー性皮膚炎の検査
アトピー性皮膚炎の検査には、血液検査と皮膚検査があります。
アトピー性皮膚炎の血液検査では、まず、白血球の一部である好酸球が増えています。
また、アレルギーに関わる蛋白質であるIgE抗体の値が高くなります。アレルギーの原因となる物質(アレルゲン)に対するIgE抗体が陽性になります。
血清中のTARC(ターク:Thymus and activation-regulated chemokine)濃度も重要です。TARCはアレルギー炎症の細胞を呼び寄せるケモカインの一種なのですが、アトピー性皮膚炎で高くなります。さらに湿疹の程度が重症だと高くなるため、治療効果判定にも応用されます。
SCCA-2(エスシーシーエーツー)も、アトピー性皮膚炎の病勢と連動する検査項目として注目されています。

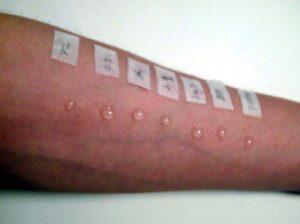
皮膚試験には、スクラッチまたはプリックテスト、皮内テスト、パッチテストがあります。
スクラッチまたはプリックテストは、原因と思われるアレルギー物質を皮膚にたらして、針で少しだけ皮膚を引っ掻きます。15分後に赤くなるか、蚊にかまれたような湿疹が出れば、陽性と判断しアレルギーの原因と考えます。
皮内テストは 原因と思われるアレルギー物質を皮膚内に針で入れます。15分後に赤くなるか、蚊にかまれたような湿疹が出れば、皮内に入れたアレルギー物質が原因と考えられます。
パッチテストは、原因と思われるアレルギー物質を皮膚に貼り付けます。その状態で、2日間(48時間)、3日間(72時間)後に、赤くなるかを判断する検査で、接触性皮膚炎、金属アレルギーの診断の助けになります。
アトピー性皮膚炎の診断
アトピー性皮膚炎をしっかりと診断しないと,適切な治療ができません。そのため診断基準を示します。
アトピー性皮膚炎の診断基準(日本皮膚科学会 アトピー性皮膚炎診療ガイドライン2021より引用し、一部付記)
1.瘙痒(かゆみ)
2.特徴的皮疹と分布
①皮疹は湿疹病変
・急性病変:紅斑(赤い湿疹),湿潤性紅斑(じくじくした赤い湿疹),丘疹(盛り上がった湿疹),漿液性丘疹,鱗屑(魚の鱗のような湿疹),
痂皮
・慢性病変:浸潤性紅斑・苔癬化病変(全体に盛り上がってざらざらした湿疹),痒疹(盛り上がった痒みのある湿疹),鱗屑,痂皮(かさぶた)
②分布
・左右対側性
好発部位:前額,眼囲,口囲・口唇,耳介周囲,頸部,四肢
関節部,体幹
・参考となる年齢による特徴
乳児期:頭,顔にはじまりしばしば体幹,四肢に下降.
幼小児期:頸部,四肢関節部の病変.
思春期・成人期:上半身(頭,頸,胸,背)に皮疹が強い傾向.
3.慢性・反復性経過(しばしば新旧の皮疹が混在する)
:乳児では 2 カ月以上,その他では 6 カ月以上を慢性とする.
上記 1,2,および 3 の項目を満たすものを,症状の軽重を
問わずアトピー性皮膚炎と診断する.そのほかは急性あるい
は慢性の湿疹とし,年齢や経過を参考にして診断する.
除外すべき診断(合併することはある)
・ 接触皮膚炎 ・手湿疹(アトピー性皮膚炎以外の手湿疹を除
外するため)
・脂漏性皮膚炎 ・皮膚リンパ腫
・単純性痒疹 ・乾癬
・疥癬 ・免疫不全による疾患
・汗疹 ・膠原病(SLE,皮膚筋炎)
・魚鱗癬 ・ネザートン症候群
・皮脂欠乏性湿疹
診断の参考項目
・ 家族歴(気管支喘息,アレルギー性鼻炎・結膜炎,アトピー性皮膚炎)
・合併症(気管支喘息,アレルギー性鼻炎・結膜炎)
・毛孔一致性の丘疹による鳥肌様皮膚
・血清 IgE 値の上昇
臨床型(幼小児期以降)
・四肢屈側型 ・痒疹型
・四肢伸側型 ・全身型
・小児乾燥型 ・これらが混在する症例も多い
・頭・頸・上胸・背型
重要な合併症
・眼症状(白内障,網膜剝離など:とくに顔面の重症例 )
・伝染性軟属腫・伝染性膿痂疹
・カポジ水痘様発疹症