
目次
要点(CAIの皆さんに期待したいこと)
・喘息では気道に何が起こっているのかを理解する
・成人喘息治療の要点を理解する
・成人喘息患者さんの病状を良好にコントロールするための方法を実践できる
はじめに
喘息は、アレルギーや呼吸器の領域では「よくある病気」として認識されており、成人では約10%の方々が喘息であると言われ、患者数は約1000万人と推定されています。
喘息患者さんをケアする医療従事者は、出来る限りその病状を良好にコントロールして、増悪(発作)のない生涯を全うさせなければなりません。そのために、喘息のメカニズムを理解し、正しい診断と治療を実践することが求められます。今回は、CAIの皆さんの臨床業務の実践に役に立つであろうと考える成人喘息の基本的かつ重要なポイントについてお話いたします。
喘息のメカニズム:気道の慢性炎症であることを理解する
喘息は、気道(気管支)に炎症(ボヤに例えられます)が生じ、それが常に続いている(慢性)という病気です。そのため、気道は色々な刺激に敏感になります。健常な方では吸っても症状〔呼吸時にゼーゼー・ヒューヒューする(喘鳴:ぜんめい、と言います)、呼吸困難(息苦しい)、胸苦しさ、咳〕が出ない刺激(患者さんによって異なりますが、ほこり、カビ、動物のフケ、タバコの煙、線香の煙、大気汚染物質など)を喘息患者さんが吸うと、気道が収縮して狭くなり、これらの症状が出てしまうのです。症状は治療薬によって、時には自然に治まりますが、いつかは再燃してしまうことが喘息の特徴です。
また、これらの症状は夜間や早朝に悪化することが多いです。このように、喘息の症状は常に起こっているのではなく、良くなったり悪くなったりして変動することが特徴です。常に症状が起こっている場合は、喘息以外の病気である可能性があります。一方、この慢性炎症を放置した場合は、気道が硬く狭くなって元に戻らなくなります(リモデリング)。そして、呼吸機能の低下とともに喘息が重症化していきます。
喘息の気道炎症:2型炎症(IgE、好酸球、Th2、ILC2などが関連)が中心
ここで少し、気道の慢性炎症のメカニズムに触れておきましょう。今回は述べませんが、特に重症喘息患者さんの治療薬選択に関わってくるからです。CAIの皆さんに理解してもらいたい炎症のメカニズムとして、1.感作された(そのアレルゲンに対するIgE抗体を有すること)環境アレルゲンの気道内への吸入によるアレルギー反応(気道収縮、気道浮腫)2. IL-5(インターロイキン-5)などによる気道への好酸球浸潤と、それによる気道上皮傷害、3. IL-4、IL-13による気道上皮細胞からの粘液分泌亢進(喀痰が増え、粘り気が強くなる)、4.慢性気道炎症の持続による気道リモデリングの惹起です。これらの変化は、Th2(ヘルパーT細胞2型)とILC2(グループ2自然リンパ球)が中心になって起こりますので、総称して2型炎症と呼ばれるようになりました。
喘息死について:避けることの出来る死
筆者が研修医の頃であった1990年代は、病院当直すれば、必ずと言ってよいほど喘息増悪(発作)の患者さんが救急外来を受診されていました。ところが、その後の医学の進展により、喘息は単なる気道が収縮するだけの病気ではなく、その本態は気道の慢性炎症であるということが判明しました。そこで、喘息患者さんの病状を良好に長期に渡ってコントロールするために、抗炎症治療、すなわち吸入ステロイド薬(inhaled corticosteroid:ICS)の定期使用が、喘息ガイドラインの発行とも相まって普及してきました。その後、ICSと長時間作用性β2刺激薬(long-acting β2 agonist:LABA)との配合剤(ICS/LABA)も使用可能になり、喘息コントロールは格段に向上しました。おかげで喘息増悪(発作)による救急外来受診や入院患者数、喘息死数は激減してきました。しかしながら、2021年は年間1,038名の喘息死が報告されています(多くが高齢者)(図1)。
普段の喘息重症度が軽~中等症であっても、表1のごとく、過去に重度の増悪を来たしたことや、直近1年間の入院・定期外受診、経口ステロイド薬の使用、ICSのアドヒアランス不良、短時間β2刺激薬の頻回の使用、感染、ストレスなどの危険因子があると喘息死を来す可能性がありますので、喘息患者さん診療の際は、これらの因子を避けるようにCAIの方々は常に留意しなければなりません。
図1:喘息死の推移
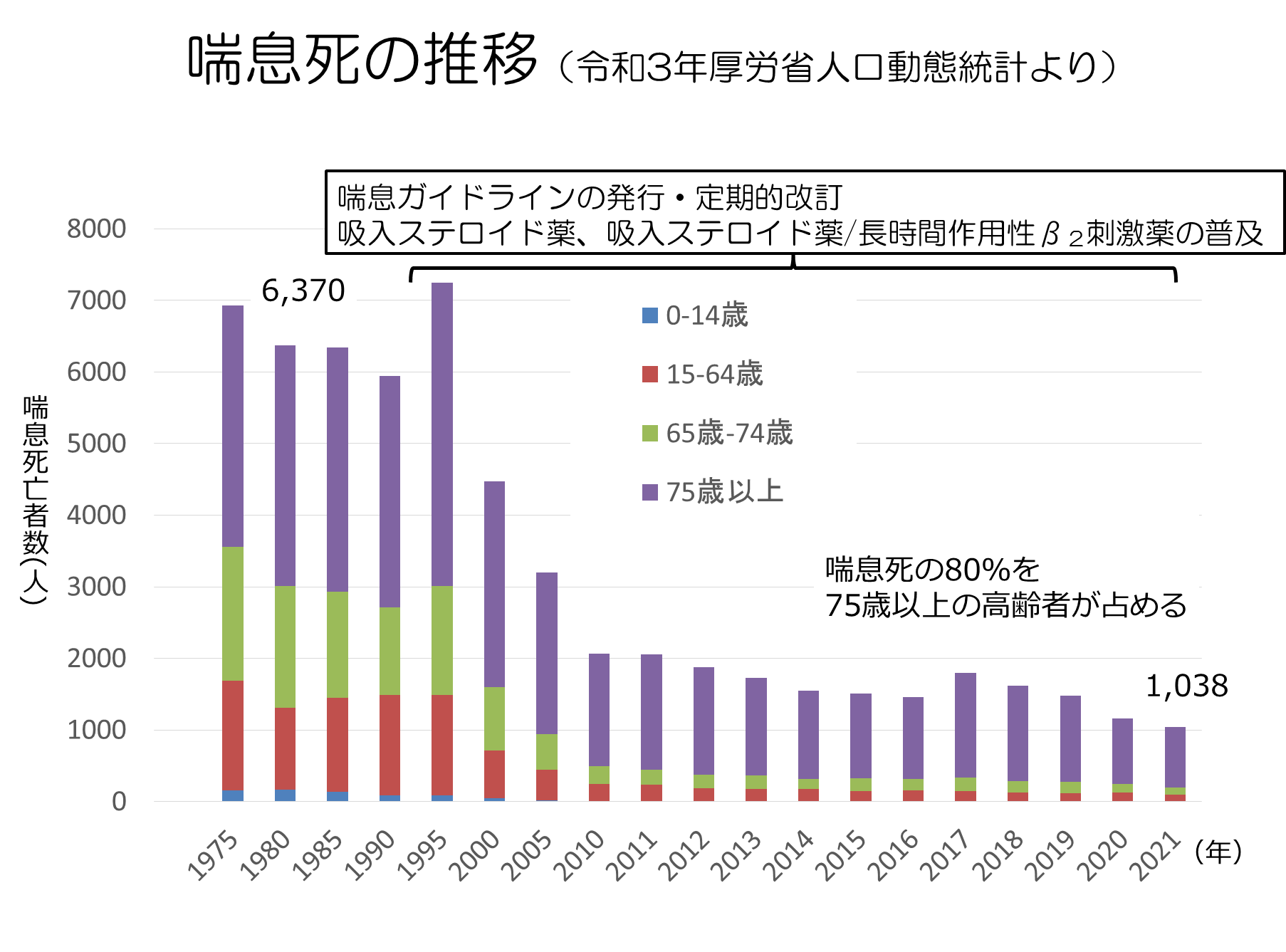
表1:喘息死の危険因子
「喘息予防・管理ガイドライン2021」作成委員作成 喘息予防・管理ガイドライン2021(協和企画) 2021.より引用。

喘息治療の要点:診断と治療を兼ねて、中用量ICS/LABAから開始するのが現実的
喘息の診断基準は存在しません。従って、気道の敏感性(過敏性)亢進や気道収縮の変動性(可逆性)を示唆する症状を確認するほか、患者さんの医学的・社会的背景に関する医療面接、血液検査(血中IgE、好酸球数など)、呼吸機能検査(スパイロメトリー、気道可逆性試験)、他の検査(呼気一酸化窒素濃度、気道過敏性検査など)を組み合わせるとともに、胸部エックス線検査などで喘息とよく似た症状を呈する病気との鑑別も行った上で、総合的に喘息と診断されてきました。
ところが、典型的な症状に乏しかったり、臨床検査が施行できなかったりして、喘息診断に難渋する症例も多々見受けられます。そこで、日本の喘息ガイドライン(日本アレルギー学会:JGLと日本喘息学会:PGAMの2種類あり)では、喘息が疑われれば、まずは中用量ICS/LABAを開始してみて、有効であれば喘息と診断することを提唱しました。
その後は、喘息コントロールが良好な状態かどうかを、JGLの評価表(表2)や喘息コントロールテスト(Asthma Control Test:ACT。グラクソ・スミスクライン株式会社の医療従事者向け情報サイト参照)などのツールを用いて評価し、使用薬剤の調整を継続していきます。コントロール不良なら、ICSの増量、長時間作用性抗コリン薬(long-acting muscarinic antagonist:LAMA)やロイコトリエン受容体拮抗薬(leukotriene receptor antagonist:LTRA)を追加します。
表2:喘息コントロール状態の評価
「喘息予防・管理ガイドライン2021」作成委員作成 喘息予防・管理ガイドライン2021(協和企画) 2021.より引用。

実際の成人喘息コントロール状況は決して良くない。コントロール状態が不安定なら、喘息増悪・重症化の危険因子を洗い出す。さらに服薬アドヒアランスと吸入手技の確認ならびに再指導も重要
喘息コントロールの実状は、決して良くなく、約40%の患者さんが不良であるとの報告があります。もし、喘息患者さんのコントロール状態が不良であれは(医師の喘息診断が正しいという前提で)、CAIの皆さんには喘息増悪の危険因子(表3)や重症化因子(表4)の有無を喘息患者さんごとに洗い出していただき、該当する項目があれば是正を期待します。
表3:喘息増悪の危険因子への対策
「喘息予防・管理ガイドライン2021」作成委員作成 喘息予防・管理ガイドライン2021(協和企画) 2021.より引用抜粋。
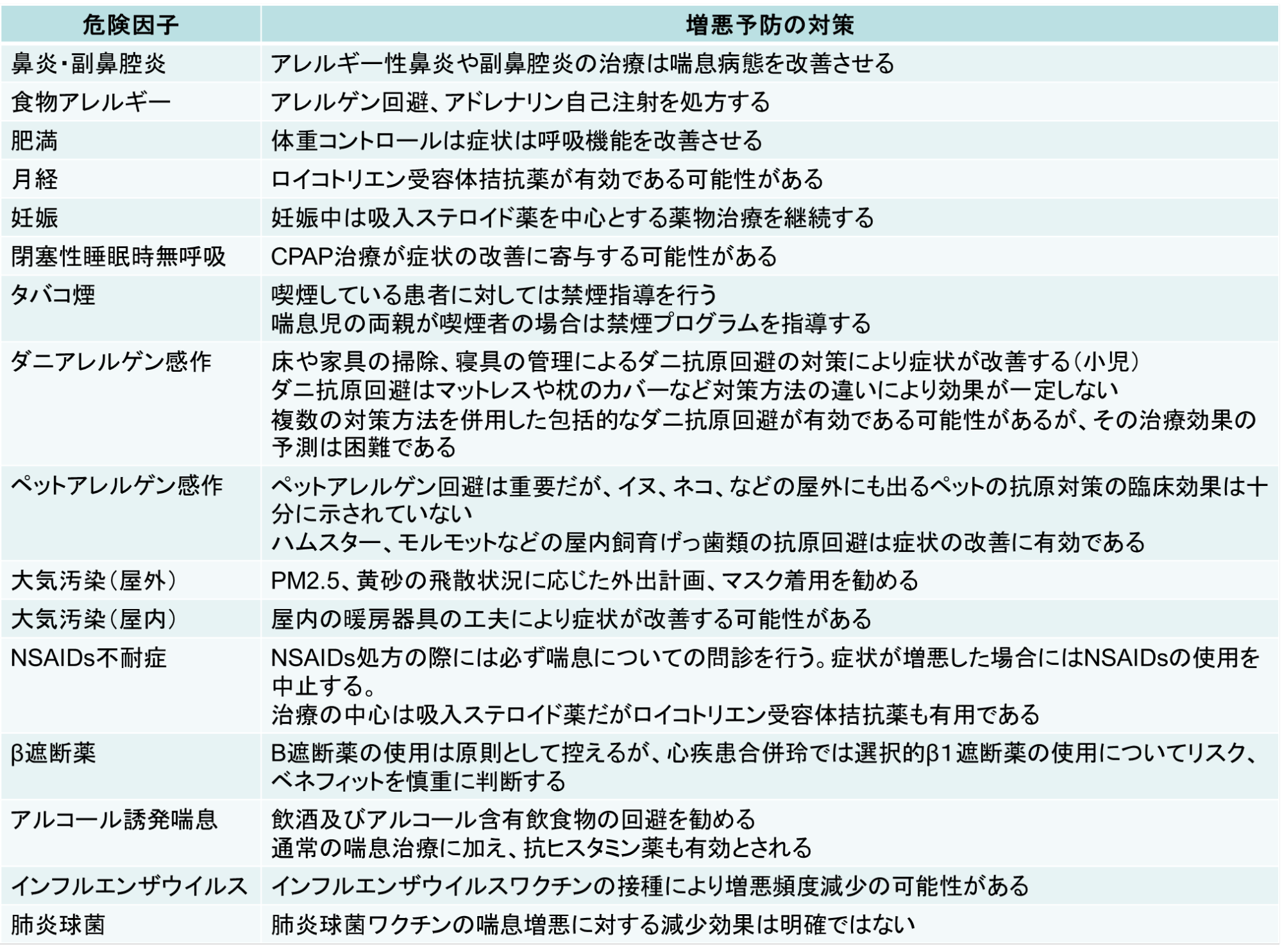
表4:喘息重症化の危険因子
「喘息予防・管理ガイドライン2021」作成委員作成 喘息予防・管理ガイドライン2021(協和企画) 2021.より引用。

また、喘息のコントロール状態が不良な場合は、ICSやICS/LABAなどの喘息長期管理には欠かせない吸入薬のアドヒアランスと吸入手技が正しいかどうかも確認しなければならず、CAIの皆さんにこれらの確認ならびに是正を期待するところです。アドヒアランス(80%以上目標)の確認のためには、患者さんへ直接「週に何日吸入薬を使用しているか」と尋ねたり、使用すべき吸入薬本数のうち、実際に処方した本数の割合を計算したりしてみてはいかがでしょうか。同時に、喘息はICSやICS/LABAが必要な疾患であることを患者さんへ再教育してみてはいかがでしょう。吸入手技は、目の前で患者さんに実演をしてもらって確認し、出来ていない手技を再指導したらよいでしょう。再指導には、喘息学会の吸入操作ビデオを患者さんと一緒に見ながら行うことをお勧めします(https://jasweb.or.jp/movie.html、誰でも無料で視聴できます)。
これらを行っても喘息コントロール状態改善しなければ、アレルギー拠点病院などの、より専門的な医療が行える施設への紹介が望ましいでしょう。
おわりに
CAIの皆さんに期待する、成人喘息患者さんに説明する項目をCAI試験ガイドブックより引用します(表5)。紙面の都合により、今回は部分的に述べました。
喘息患者さんの病状コントロールを良好にし、喘息死を回避して健康寿命を延ばすための日常診療のポイントをCAIの皆様にご理解いただけたなら幸いです。これからも多職種協働で、CAIの皆さんとともに成人喘息診療の向上に努めていきたいと思います。
表5:CAIに期待する、喘息患者に説明する内容
アレルギー疾患療養指導士認定試験ガイドブック(メディカルレビュー) 2020.より引用。








